
Fachärztin für Hämatologie in der Onkologieabteilung am Universitätsspital Lausanne (CHUV)
Die Sichelzellkrankheit ist eine der weltweit und auch in Europa am weitesten verbreiteten genetischen Erkrankungen.1 Sie wird rezessiv vererbt und kann bei jedem vierten Kind auftreten, wenn beide Elternteile asymptomatische Träger:innen des defekten Gens sind. In diesem Interview gibt uns Dr. med. Mathilde Gavillet, Fachärztin für Hämatologie in der Onkologieabteilung am Universitätsspital Lausanne (CHUV), Einblicke in diese Krankheit und ihre Herausforderungen. Sie betont die Bedeutung einer Neugeborenen-Untersuchung bei Risikopaaren, die eine frühzeitige Behandlung ermöglicht. So können schwerwiegende und irreversible Komplikationen wie Schäden an lebenswichtigen Organen verhindert werden. Erfahren Sie in diesem Interview, warum Aufklärung und frühzeitiges Handeln Leben verändern. | Adeline Beijns
Dr. med. Gavillet, was ist die Sichelzellkrankeit?
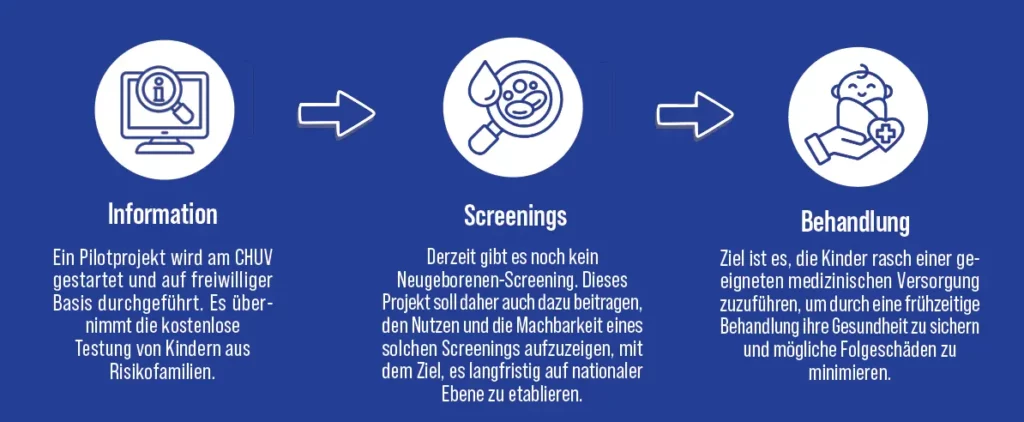
Die Sichelzellkrankeit ist eine genetische Erkrankung, die durch eine Punktmutation eines Codons in einem der Gene des Hämoglobins verursacht wird, also dem Protein der roten Blutkörperchen, das Sauerstoff transportiert. Diese Mutation führt zu einer Polymerisation des Hämoglobins, wodurch die roten Blutkörperchen deformiert werden und eine Sichelform annehmen. Dies hat zwei Hauptfolgen: die beschleunigte Zerstörung der roten Blutkörperchen (hämolytische Anämie) und die Behinderung der Mikrozirkulation, was zu starken Schmerzen führt. In der Schweiz fehlen uns zuverlässige Statistiken, aber in Frankreich, wo seit 2024 ein systematisches nationales Screening durchgeführt wird, ist eines von 1’500 Neugeborenen betroffen. Wenn man die 3’000 Geburten pro Jahr in der Entbindungsklinik des CHUV berücksichtigt, stellt dies lokal eine grosse Herausforderung dar.
Es handelt sich um die weltweit häufigste genetische Erkrankung, die jedoch nach wie vor wenig bekannt ist. Wie erklären Sie sich das?
Die Sichelzellkrankeit betrifft verschiedene Bevölkerungsgruppen in unterschiedlichem Masse, vor allem Menschen afrikanischer Abstammung aus Subsahara-Afrika, aber auch aus anderen Regionen wie Indien oder dem Nahen Osten. In Europa wurde sie historisch als «Krankheit aus fernen Ländern» wahrgenommen und viel zu lange vernachlässigt. Heute, aufgrund verschiedener Migrationsbewegungen und einer besseren Erkennung, wird sie endlich als Problem der öffentlichen Gesundheit in ganz Europa, einschliesslich der Schweiz, anerkannt.
Warum ist eine Neugeborenen-Untersuchung bei Risikopaaren unerlässlich, auch wenn die Eltern symptomfrei sind?
Die Sichelzellkrankeit wird rezessiv vererbt: Zwei Elternteile, die Träger des Gens sind (Heterozygoten), können symptomfrei sein und ihren Status überhaupt nicht kennen. Dennoch besteht bei jeder Schwangerschaft ein Risiko von 25%, dass das Kind an einer schweren Form (Homozygot) leidet, und ein Risiko von 50%, dass es ein gesunder Träger ist. Es ist von entscheidender Bedeutung, gefährdete Paare, insbesondere aus Bevölkerungsgruppen mit höherer Prävalenz, zu sensibilisieren. Durch Neugeborenenscreenings kann die Krankheit bereits bei der Geburt erkannt und sofort behandelt werden. Ohne Neugeborenenscreenings kann die Diagnose erst nach einigen Monaten bis zu mehreren Jahren gestellt werden.
Welche Risiken birgt eine späte Diagnose bei Säuglingen mit Sichelzellkrankeit? Inwiefern kann ein später Behandlungsbeginn zu schweren und irreversiblen Schäden führen?
Die Krankheit manifestiert sich bereits in den ersten Lebensmonaten durch schmerzhafte Anfälle, schwere Blutarmut und eine erhöhte Anfälligkeit für bakterielle Infektionen. Das Auftreten von Fieber kann auf eine schwere Infektion hindeuten und muss ernst genommen werden.
In Ländern mit geringen Ressourcen beträgt die durchschnittliche Lebenserwartung nicht mehr als 5 bis 10 Jahre, hauptsächlich aufgrund von infektiösen Komplikationen. Eine späte Diagnose verzögert die Überweisung an ein multidisziplinäres Team (Hämatolog:innen, Psycholog:innen, Heilpädagog:innen) und verhindert damit wichtige Massnahmen: umfassende Impfungen, prophylaktische Antibiotika ab 6–8 Wochen, Folsäurezusatz und Behandlung zur Vorbeugung von Anfällen ab 9–12 Monaten. Ohne diese Massnahmen befällt die Krankheit alle Organe, insbesondere Herz, Gehirn, Augen, Knochen usw., und führt zu Wachstums- oder Entwicklungsverzögerungen und vorzeitiger Alterung. Eine Studie an Jugendlichen mit Sichelzellkrankeit ergab, dass bei der Hälfte von ihnen bereits im MRT sichtbare Hirnschäden vorlagen, die sich auf ihren schulischen und beruflichen Werdegang auswirken können. Selbst mit einer Behandlung ist die Lebenserwartung um fast 20 Jahre reduziert. Dies macht deutlich, warum eine frühzeitige Behandlung entscheidend ist, um bleibende Schäden zu minimieren und die Lebensqualität zu verbessern.
Gibt es bereits positive Beispiele dafür, dass das Neugeborenen-Screening bei Risikopatient:innen (asymptomatisch) einen frühzeitigen Behandlungsbeginn ermöglicht hat? Welche konkreten Vorteile hat die Behandlung in den ersten Lebensmonaten?
Auf jeden Fall. Einige nahegelegene Länder (Frankreich, Italien, Vereinigtes Königreich) praktizieren seit langem ein systematisches oder gezieltes Neugeborenen-Screening. Die Ergebnisse sind konkret: Beseitigung von Diagnoseverzögerungen und Beginn einer angemessenen Behandlung, Verbesserung der Lebensqualität, soziale und schulische Integration und fast vollständige Beseitigung der mit der Krankheit verbundenen Säuglingssterblichkeit. Eine frühzeitige Behandlung in den ersten Lebensmonaten beugt Komplikationen vor, stärkt das Immunsystem und ermöglicht es den Kindern, ohne grössere Folgeschäden aufzuwachsen. All dies macht den Verlauf einer potenziell verheerenden Erkrankung beherrschbar.
Wie können Ängste und Vorurteile abgebaut werden, die manche Eltern und medizinisches Fachpersonal noch immer davon abhalten, Vorsorgeuntersuchungen durchzuführen?
Das ist eine zentrale Herausforderung. Eltern fürchten oft die Diagnose, weil sie konkrete Angst vor der Krankheit und ihren Folgen für das Leben ihres Kindes haben. Manchmal befürchten sie auch eine gewisse Stigmatisierung für sich selbst oder ihre Kinder. Diese Faktoren können sie davon abhalten, Vorsorgeuntersuchungen durchzuführen oder sogar Kinder zu bekommen. Um dem entgegenzuwirken, haben wir uns entschlossen, ein Screening-Programm in Zusammenarbeit mit Patient:innen und Familien zu entwickeln. Auch medizinisches Fachpersonal (insbesondere Gynäkolog:innen, Hebammen und Neonatolog:innen) muss geschult werden, um die nachgewiesenen Vorteile einer frühzeitigen Diagnose hervorzuheben.
Ein letztes Wort?
Ich möchte mit einer positiven Bemerkung schliessen: Wir leben in einer spannenden Zeit mit vielversprechenden therapeutischen Fortschritten. Es ist unerlässlich, eine frühzeitige Diagnose und Behandlung sicherzustellen, um Folgeschäden zu minimieren und eine gute Lebensqualität zu sichern.
Referenz: 1. World Health Organization, Sickle-cell disease, https://www.who.int/news-room/fact-sheets/detail/sickle-cell-disease?utm_source, Abgerufen im März 2026
*Bildnachweis: www.ksbphotography.com
In Kooperation mit Vertex Pharmaceuticals (CH) GmbH / Die Unabhängigkeit der Meinung der Expertin wurde vollständig respektiert

![]()
