
Pneumologe am Universitätsspital Lausanne
Die pulmonale arterielle Hypertonie (PAH) ist eine seltene und schwerwiegende Erkrankung der Lungengefässe, die manchmal erst spät diagnostiziert wird. In diesem Interview klärt uns Dr. med. Benoit Lechartier, Pneumologe am Universitätsspital Lausanne, über diese fortschreitende Erkrankung, die Bedeutung einer schnellen Behandlung und die Aussichten für die Patient:innen auf. | Adeline Beijns
Was ist pulmonale Hypertonie und inwiefern ist die pulmonale arterielle Hypertonie (PAH) eine spezielle und seltenere Form davon?
Pulmonale Hypertonie ist ein klinisches Symptom, das sich durch einen erhöhten Druck in den Lungenarterien auszeichnet. Sie betrifft etwa einen von 100 Menschen und kann verschiedene Ursachen haben, beispielsweise chronische Herz- oder Atemwegserkrankungen. Die Behandlung und Prognose hängen von der zugrunde liegenden Ursache ab. Die PAH ist eine seltenere Unterform der pulmonalen Hypertonie: Es handelt sich um eine fortschreitende Erkrankung, bei der sich die kleinen Lungengefässe allmählich verengen, was zu einem Anstieg des Drucks in der Lunge und zu einem erhöhten Blutflusswiderstand führt. Dies führt zu fortschreitender Atemnot, manchmal zu Bewusstlosigkeit, allgemeiner Schwäche, Ödemen in den unteren Gliedmassen und einer Überlastung der rechten Herzhälfte. Ohne Behandlung sind Morbidität und Mortalität hoch, die Prognose ist schlecht. Eine frühzeitige Diagnose ist entscheidend, da die derzeitigen Behandlungsmethoden die Prognose der betroffenen Patient:innen deutlich verbessern.
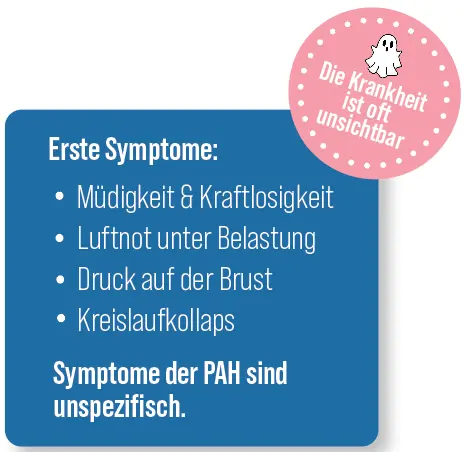
Was sind die Symptome und warum sind sie oft unspezifisch?
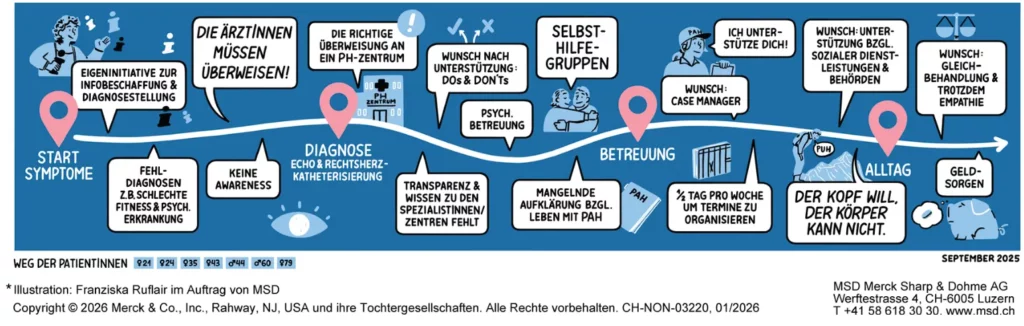
Die Symptome der pulmonalen arteriellen Hypertonie sind oft unspezifisch und können mit denen anderer häufigerer Erkrankungen verwechselt werden, wie beispielsweise einer Anämie, die zu Atemnot bei Anstrengung führt. Zu den ersten Symptomen zählen Müdigkeit und Schwäche, Atemnot bei Anstrengung oder Engegefühl in der Brust. Dies führt manchmal zu einer verzögerten Diagnose und zu einer medizinischen Odyssee—ein entscheidender Faktor für Patient:innen und Pflegekräfte. In der Schweiz profitieren wir von einem hochwertigen Versorgungsnetzwerk. Patient:innen müssen offen mit ihrem Arzt oder ihrer Ärztin sprechen können, und die Anzeichen und Symptome dürfen nicht heruntergespielt werden.
Welche Rolle spielen Lungenfachärzt:innen und Kardiolog:innen im Behandlungsverlauf und warum ist die Überweisung an ein spezialisiertes Zentrum so wichtig?
Lungenfachärzt:innen führen eine erste pneumologische Untersuchung durch und Kardiolog:innen eine Echokardiographie. Diese Untersuchungen sind notwendig, um die Herzfunktion und die Wahrscheinlichkeit einer pulmonalen Hypertonie zu beurteilen. Die Diagnose einer pulmonalen arteriellen Hypertonie ist jedoch komplex und erfordert Fachwissen, einschliesslich einer Rechtsherzkatheteruntersuchung zur Messung des Lungenblutdrucks und des Herzzeitvolumens. Aus diesem Grund ist die Überweisung an ein Referenzzentrum für eine genaue Diagnose und eine optimale Behandlung unerlässlich. Eine verkürzte Diagnosezeit und eine koordinierte Versorgung gehören zu den Prioritäten der Patient:innen.
Warum ist der Begriff der Priorität bei der pulmonalen arteriellen Hypertonie so wichtig, und welche Folgen kann eine späte Diagnose haben?
Es ist wichtig zu betonen, dass eine späte Diagnose manchmal lebensbedrohlich sein kann und eine Behandlung auf der Intensivstation erfordert.
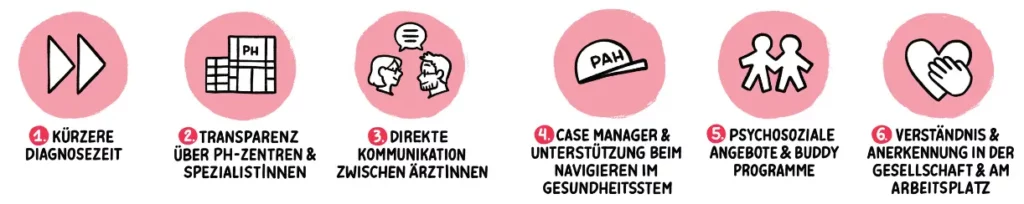
Was patient:innen brauchen*:
Inwiefern verändert eine multidisziplinäre Behandlung den Alltag der Patient:innen?
Ein multidisziplinärer Ansatz stellt die Patient:innen in den Mittelpunkt des Versorgungsnetzwerks, um ihre Lebensqualität zu verbessern und Symptome zu lindern. Dazu gehören insbesondere Hausärzt:innen, Pneumolog:innen, Kardiolog:innen, Immunolog:innen, Rheumatolog:innen, Krankenpfleger:innen, Physiotherapeut:innen, Apotheker:innen, Sozialarbeiter:innen, Psycholog:innen oder Psychiater:innen.
Dieser Ansatz berücksichtigt die Patient:innen in ihrer Gesamtheit, um eine bessere tägliche Bewältigung der Krankheit zu ermöglichen. Die psychologischen Auswirkungen sind erheblich: PAH ist eine unsichtbare Krankheit, deren Behandlungen häufig Auswirkungen auf den Alltag haben.
Wenn Sie sich in die Lage eines Patienten oder einer Patientin mit pulmonaler arterieller Hypertonie versetzen würden, was würden Sie erwarten? Und was würden Sie als Arzt von Ihren Patient:innen erwarten?
Als Patient:in würde ich eine aufmerksame Betreuung erwarten, mit einem fürsorglichen Pflegepersonal, das Ziele festlegt, um die Symptome zu lindern, die Lebensqualität zu verbessern, zufriedenstellende soziale, berufliche und familiäre Interaktionen aufrechtzuerhalten, die Selbstständigkeit zu bewahren und Hoffnung angesichts einer chronischen Erkrankung zu geben.
Unterstützung ist von entscheidender Bedeutung, da die psychologischen Auswirkungen die Selbstständigkeit und das Körperbild beeinträchtigen. Als Arzt hoffe ich, die Symptome schnell und mit möglichst wenigen Nebenwirkungen lindern zu können, um die Sicherheit zu gewährleisten und die negativen Auswirkungen der Krankheit auf den Alltag zu minimieren.
Gibt es für 2026 in der Westschweiz Initiativen zum Thema PAH?
Innerhalb der Schweizerischen Gesellschaft für Pulmonale Hypertonie (www.sgph.ch) verstärken wir die Zusammenarbeit zwischen den PAH-Zentren in der Schweiz. Sensibilisierungsmassnahmen richten sich an die breite Öffentlichkeit und an Angehörige der Gesundheitsberufe, um die Erkennung und Behandlung von PAH zu verbessern. Dies entspricht den von den Patient:innen geäusserten Bedürfnissen: eine erleichterte Kommunikation zwischen Ärzt:innen, eine koordinierte Behandlung innerhalb des Versorgungsnetzwerks sowie ein besseres Verständnis in der Öffentlichkeit.
Dieser Artikel wurde mit freundlicher Unterstützung von MSD Merck Sharp & Dohme AG erstellt / CH-NON-03264 / Die Unabhängigkeit der Meinung des Experten wurde vollständig respektiert
7 Patient:innen mit PAH berichteten über ihren Behandlungsverlauf*:


![]()
